2020医药行业市场发展趋势分析,展望未来新冠疫情有望开启新一轮医药产业变
从历史经营数据来看,血制品行业在非典疫情期间收入有明显的增长,当时已上市的企业包括双林生物(2003年+39%,2004年+3%)、天坛生物(2003年+23%,2004年+18%)、华兰生物(2003年+46%,2004年+27%)。疫情期间增长的动力主要是来源于白蛋白和免疫球蛋白在临床上的应用。
除了短期推动收入增长外,非典疫情还促进了血液制品在临床上的普及和推广,对血制品的长期增长产生了深远的影响。
1、医疗设备:疫情激发硬件建设浪潮,潮水退去,龙头胜出
SARS激活国内医院建设浪潮。如前所述,重大疫情中,往往暴露出我国医疗系统硬件配置的不足,在疫情中,以及之后的一段时间内,往往会有一波医院硬件建设浪潮,带动医疗设备行业高增长。由于医院硬件建设是由国家层面推动,招采中往往对国产医疗设备会有一定的倾斜,会增强国产医疗设备产业升级。非典之后,我国医疗器械市场规模已从2001年179亿元增长到2018年5304亿元,CAGR为20.72%,远高于全球市场增速。而另一数据显示,非典后我国CT机出口量开始大幅增加,进口量则保持平稳,这从一个侧面也反映出国产医疗器械生产能力的提升。
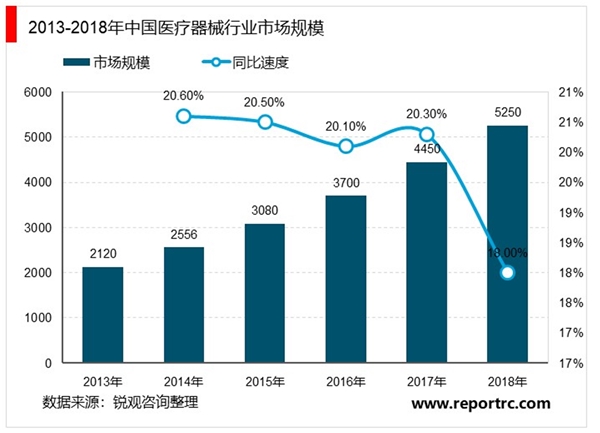
随着人民健康需求日益增加,医疗卫生事业不断发展,作为医疗服务中重要组成部分的医疗器械市场也受益于此,多年来一直保持稳步增长。据中国医药物资协会统计,2013-2018年中国医疗器械市场规模呈逐年增长趋势。2018年中国医疗器械市场规模为5250亿元,同比增长18.0%。
建设浪潮之后,设备需求出现波动。在疫情之后的建设浪潮中,往往相关公司业绩优秀,但由于设备存在使用周期,集中建设意味着需求的集中释放,之后往往伴随着需求疲软。在需求疲软期,往往是优秀的公司脱颖而出的机会。比如迈瑞在疫情之后的需求疲软期,国内业务仍然持续高增长,从监护仪、呼吸机等市场中脱颖而出。
2、服务端:民营医疗、检验机构加速发展
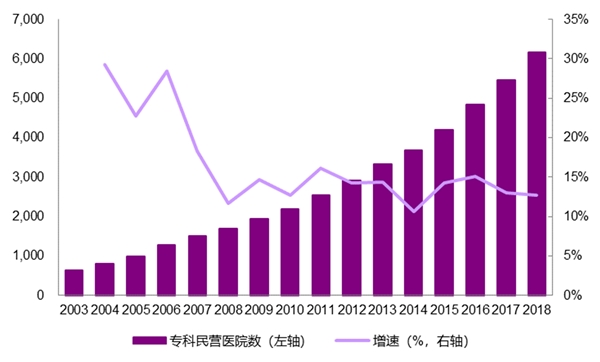
民办专科医院可起到分流和支持作用,疫情后专科医院数量激增。2000年7月18日,由卫生部、国家中医药管理局、财政部、国家计委联合制定了《关于城镇医疗机构分类管理的实施意见》,并于同年9月1日起施行。该《意见》明确指出了非营利性和营利性医疗机构根据经营目的、服务任务,以及执行不同的财政、税收、价格政策和财务会计制度。由此开始,各地医院的改制试点纷纷开始启动,这一政策为社会资本进入医疗机构搭建了大体的架构。疫情中,民营医院不仅可以起到分流综合医院患者避免大量交叉感染的作用还可尽其所能提供医务人员参与救治。非典过后,随着国家鼓励社会办医的步伐不断加快,医疗服务行业也进入了快速发展期,民营专科医院数量由2003年的629家已上升至2018年6155家,CAGR高达15.33%。
民营专科医院数量非典后大增(截至2018年)
3、新冠疫情仍在蔓延
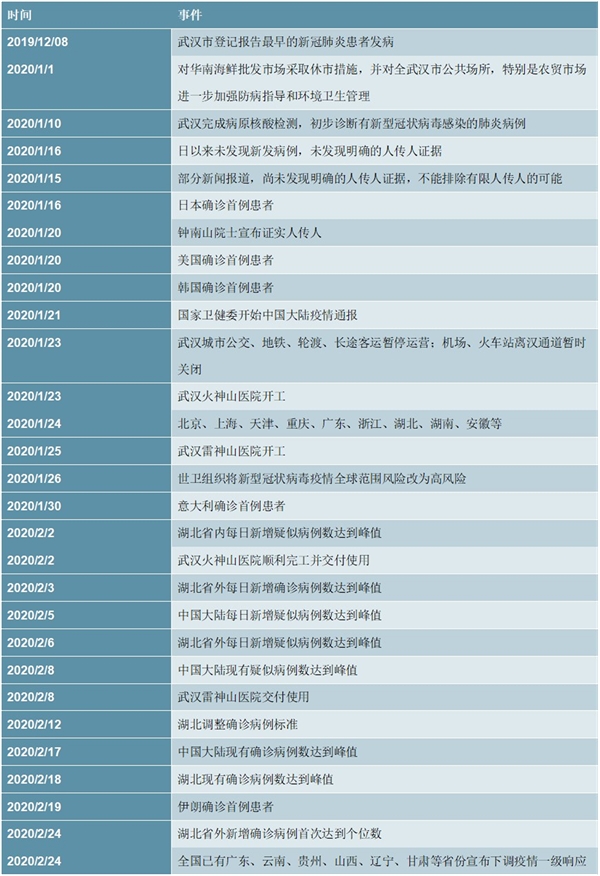
此次新冠疫情的发展历程截至目前大致分为三个阶段:
1)第一阶段(2019年底-2020年1月中旬):国内扩散期。2019年12月底疫情信息首次传出,但并未采取全面措施,也未发现明确人传人证据。部分患者与病毒携带者的活动为疫情扩散埋下隐患。截至2020年1月15日,武汉市累计报告新型冠状病毒感染的肺炎病例41例,已治愈出院12例,在治重症5例,死亡2例;
2)第二阶段(2020年1月中旬-2020年2月中旬):国内快速传播与全球扩散期。从1月中旬之后,国内疫情迅速传播,全国各地采取应对措施,多省市陆续启动一级响应,随着强力防控措施的起效,疫情的传播逐步得到控制,确诊病例数、疑似病例数陆续在2月中旬达到峰值,中国大陆现有确诊病例数的峰值为58016人,疑似病例数的峰值为28942人;在此期间,国外也陆续出现确诊病例,如美国、日本、韩国、意大利、伊朗等,1月26日世卫组织将新冠疫情全球风险改为高风险,疫情进入全球扩散期;
3)第三阶段(2020年2月中旬-):国内控制期与全球快速传播期。随着国内疫情防控措施的生效,确诊病例数、疑似病例数进入下降阶段,多个省份陆续下调一级响应,2月24日湖北省外新增确诊病例首次达到个位数,疫情控制成效逐步显现;在此期间,全球疫情进入快速传播期,数十个国家出现确诊病例,日本、韩国、意大利、伊朗等疫情严重的国家确诊病例数急速上升,2月28日世界卫生组织总干事谭德塞将新冠肺炎疫情全球风险级别由此前的“高”上调至“非常高”。
图表:新冠疫情发展历程(截至2020.2.28)
4、医药产业新一轮变革有望开启
参照美、日疫情应急管理体系,以及我国在本次疫情中的表现,我们认为我国现有的防疫体系仍有以下可提升空间:
1)卫生总费用
在公共卫生投入方面,我国仍然处于世界欠发达国家水平。根据WHO的统计,2017年我国人均政府卫生支出(GGHE-D)仅250美元,全球平均水平527美元,而发达国家及地区基本都在1000美元以上。抛开人口因素看WHO统计的卫生总费用在GDP中的占比,我国也是远低于发达国家及地区。虽然WHO数据和国家卫健委公布的数据口径稍有偏差,但可以反映我国卫生投入力度仍在处于较低水平,仍有较大的提高空间。
2)疾病的动态监测与预警系统
美国的全国公共卫生信息联络系统对突发卫生事件的全面监测与及时预警有重要作用,日本以预防观念为核心的应急处置体系从源头减少了人为突发卫生事件的发生。对照我国,SARS之后我国建立的疾病直报系统只适用于已知传染病,对新发传染病不适用。因此不可避免的出现基层医疗机构实际操作中漏报、缓报的情况。
3)单一灾种的处置模式导致各机构之间综合协同渠道不畅
美国、日本已由原先的单一灾种、分部门处理发展为综合性应急处理,即所有类型的突发事件均由一个总部门管理,由其负责下属机构的协调工作。而我国目前仍沿用单一灾种、分部门处理的应急处置模式,消防、公安、医疗机构等相关部门之间的协调联动不够,各部门的补位协同机制不顺畅。从这次新冠肺炎疫情来看,早期疾控的诊断和医院的收治之间没有做到无缝衔接,造成一定的交叉感染。武汉市等疫情重灾区,物资供应、调配和发放都出现一定的欠缺。
4)医院和医生补偿与激励机制不足
在我国早期的医疗体制改革中,一度将市场化简单理解为政府的全面退出,而与此相对应的是公立医疗机构向自主经营、自负盈亏的转变。这一改革思路尽管可以在一定程度上缓解传统计划经济体制下,医疗体系运行的无效率,但客观上也导致公共医疗服务供给的趋利性。在政府退出的过程中,新的与市场机制相配套的政府公共职能却并未明确和建立。在面对重大疫情的时候,由于未对医院做出明确补偿机制导致医院和政府的公共卫生职能双双缺失。作为疫情中的高危职业,医生的薪酬制度相对僵化,没有针对特殊时期完善的薪酬补贴制度。
5)商业保险发展薄弱
社会基本医疗保险保障力度有限,一般情况下,超出额度的部分仍然要靠个人商业保险来弥补。根据中国保险行业协会发布的《2018中国商业健康保险发展指数报告》,2018我国商业健康保险的覆盖率尚不足10%,而这一数据在美国却高达85%。
6)慈善制度不健全
在此次疫情中,社会上有很多社会团体和个人伸出援助之手。但由于物资集中捐赠,对相关慈善机构的管理能力提出了很大挑战,为了保证医疗保健事业捐赠的善款能够得以善用,为了保证志愿者可以有序加入抗击疫情的队伍,必须建立规范化的慈善捐赠制度和志愿者管理制度。
5、药品、医疗、支付端新一轮改革将开启:
1)3月1日,习总书记发表重要文章《全面提高依法防控依法治理能力,健全国家公共卫生应急管理体系》,提出了本次新冠疫情防控的5个方面重点工作:
a、强化公共卫生法治保障:全面加强和完善公共卫生领域相关法律法规建设,认真评估传染病防治法、野生动物保护法等法律法规的修改完善。把生物安全纳入国家安全体系,系统规划国家生物安全风险防控和治理体系建设,全面提高国家生物安全治理能力。尽快推动出台生物安全法,加快构建国家生物安全法律法规体系、制度保障体系。
b、改革完善疾病预防控制体系:坚决贯彻预防为主的卫生与健康工作方针,坚持常备不懈,将预防关口前移,避免小病酿成大疫。要健全公共卫生服务体系。加强公共卫生队伍建设。持续加强全科医生培养、分级诊疗等制度建设。强化风险意识,完善公共卫生重大风险研判、评估、决策、防控协同机制。
c、改革完善重大疫情防控救治体系:健全重大疫情应急响应机制,建立集中统一高效的领导指挥体系。健全科学研究、疾病控制、临床治疗的有效协同机制,完善突发重特大疫情防控规范和应急救治管理办法。健全优化重大疫情救治体系,建立健全分级、分层、分流的传染病等重大疫情救治机制。鼓励运用大数据、人工智能、云计算等数字技术,在疫情监测分析、病毒溯源、防控救治、资源调配等方面更好发挥支撑作用。
d、健全重大疾病医疗保险和救助制度:健全应急医疗救助机制,在突发疫情等紧急情况时,确保医疗机构先救治、后收费,并完善医保异地即时结算制度。探索建立特殊群体、特定疾病医药费豁免制度。统筹基本医疗保险基金和公共卫生服务资金使用,实现公共卫生服务和医疗服务有效衔接。
e、健全统一的应急物资保障体系:把应急物资保障作为国家应急管理体系建设的重要内容,尽快健全相关工作机制和应急预案。优化重要应急物资产能保障和区域布局,做到关键时刻调得出、用得上。健全国家储备体系。建立国家统一的应急物资采购供应体系,推动应急物资供应保障网更加高效安全可控。
2)3月5日,中共中央、国务院发布《关于深化医疗保障制度改革的意见》,明确提出:“2030年,全面建成以基本医疗保险为主体,医疗救助为托底,补充医疗保险、商业健康保险、慈善捐赠、医疗互助共同发展的医疗保障制度体系,待遇保障公平适度,基金运行稳健持续,管理服务优化便捷,医保治理现代化水平显著提升,实现更好保障病有所医的目标。”具体包括:
a、完善公平适度的待遇保障机制:完善基本医疗保险制度、;医疗保障待遇清单制度;健全统一规范的医疗救助制度;完善重大疫情医疗救治费用保障机制;促进多层次医疗保障体系发展。
b、健全稳健可持续的筹资运行机制:完善筹资分担和调整机制;巩固提高统筹层次;加强基金预算管理和风险预警。
c、建立管用高效的医保支付机制:完善医保目录动态调整机制;创新医保协议管理;持续推进医保支付方式改革。
d、健全严密有力的基金监管机制:改革完善医保基金监管体制;完善创新基金监管方式;依法追究欺诈骗保行为责任。
e、协同推进医药服务供给侧改革:深化药品、医用耗材集中带量采购制度改革;完善医药服务价格形成机制;增强医药服务可及性;促进医疗服务能力提升。
f、优化医疗保障公共管理服务:优化医疗保障公共服务;高起点推进标准化和信息化建设;加强经办能力建设;持续推进医保治理创新。医药产业新一轮变革有望开启。深圳市3月3日发布《促进生物医药产业集聚发展若干措施》。我们预计,后续完善防疫体系、定向支持医药产业的政策将陆续出台,我国医药产业新一轮变革将开启。